Mundo
O aviso da variante omicron para a América Latina
A onda esperada pode ser menos grave caso a caso, mas a desigualdade no acesso à saúde e vacinas no continente pode produzir um impacto assimétrico que só será resolvido com a construção de sistemas de proteção mais equitativos
Até hoje, parece extremamente improvável que nos livremos do vírus coronavírus. Se havia alguma vaga esperança de um mundo sem esse vírus, o omicron o apagou completamente com sua capacidade incomum de contágio. O mundo todo, e a América Latina com ele, está, portanto, na transição de uma pandemia (caracterizada por impactos agudos, que chamamos de picos ou ondas difíceis de prever) para uma endêmica (definida por contágios estáveis ou previsíveis, cíclicos, como gripe ou resfriados causados por outros coronavírus). E o omicron está se tornando um trecho decisivo nesse trânsito. O quão bem o viajamos, o impacto que ele tem em cada país ou em cada cidade, dependerá principalmente de três fatores. Em primeiro lugar, a qualidade da parede imunológica construída com base na vacinação, mas também de infecções anteriores. Em segundo lugar, as características intrínsecas desta variante em comparação com as anteriores. E por último o contexto com que é recebido em cada lugar.
Paredes de solidez incerta
A principal diferença entre dezembro de 2021 e março de 2020 é que a humanidade não é mais " ingênua imunologicamente " ao SARS-CoV-2. A grande maioria tem algum tipo de imunidade adquirida: seja por vacinação, infecção passada ou uma combinação de ambos.
Para definir a qualidade dessa parede, observamos como a probabilidade de cada um dos resultados de interesse diminui de acordo com a condição inicial da pessoa: se você está vacinado, qual a probabilidade de você se infectar, apresentar sintomas, acabar no hospital, em uma UTI ou falecido em comparação a uma pessoa não vacinada? Como isso muda dependendo do tipo de vacina e regime (número de doses) recebido? E se você foi infectado no passado, que efeito isso tem sobre essas probabilidades?
Assim que pararmos para contar as combinações, perceberemos quão numerosas são, tornando-se praticamente impossível medir todas elas: quatro ou cinco resultados de interesse, mais de dez vacinas diferentes, combináveis em uma, duas ou três doses, e todas isso para pessoas com diferentes idades ou comorbidades iniciais.
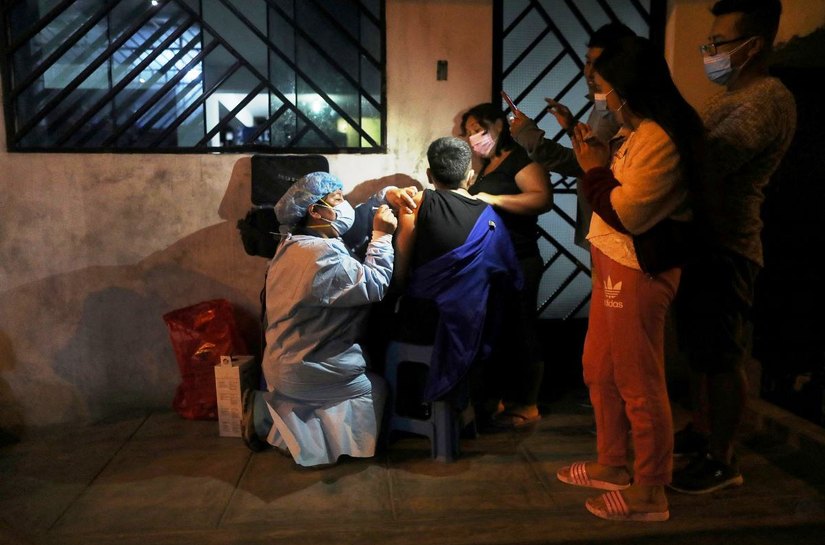
Supondo essas limitações, no entanto, os dados que chegam até nós de onde o omicron já é uma variante dominante indicam que a parede imunológica está funcionando. Vistos sem desagregação ou nuances, os picos atuais na África do Sul e no Reino Unido estão gerando menos internações do que os anteriores: até 3 ou 4 em 5 poderiam ser evitados, em proporção ao número total de casos. Mais especificamente, um estudo recente do MRC Outbreak do Imperial Collegeobservaram uma diminuição de 75% a 80% na probabilidade de hospitalização para pessoas vacinadas com um esquema duplo (inicial) da Pfizer ou AstraZeneca: em aproximadamente 3 de 4 mundos as vacinas previnem COVID grave que de outra forma teria ocorrido. Este número ainda não existe para reforços, mas o que é conhecido graças aos primeiros dados da África do Sul e outros fornecidos pelo sistema de saúde pública do Reino Unidoé que a probabilidade de sintomas leves é reduzida entre 60% e 75% após um reforço. Espera-se que isso seja combinado com a força demonstrada por duas doses contra infecções graves para aumentar a proteção contra a hospitalização. Pelo menos nos primeiros meses: dados britânicos também apontam para uma perda de imunidade contra doenças leves em dez semanas. Mas poucos especialistas esperam que o mesmo aconteça com as defesas celulares que nos afastam das UTI, cuja resistência temporária é considerada a priori muito maior. Esta é, portanto, a primeira linha de defesa contra o ômicron: ter algum tipo de vacina no corpo, e melhor se for com reforço, algo que infelizmente apresenta avanços muito desiguais no continente. Apesar de mais de 6 em cada 10 latino-americanos já terem recebido sua orientação inicial,
Na ausência de reforço, não há praticamente nenhum efeito leve de redução dos sintomas com omicron: a Pfizer previne apenas 1 em cada 3 infecções , enquanto os frascos de AstraZeneca e Sinovaceles não evitam nenhum a menos que haja reforço. No caso deste último, outros dados preliminares indicam que o ideal é que tal adição seja idealmente de outra vacina, algo de considerável importância para os países da América Latina que dependiam fortemente deste laboratório chinês ou do Sinopharm, cujo imunizante funciona nesse maneira Similary. Todos os dados coletados na Colômbia, Chile ou Argentina indicam que essa confiança, motivada por entregas antecipadas, salvou muitas vidas em 2021. Mas a informação sobre o omicron talvez aconselhe uma mudança na estratégia que os países mencionados já estão usando, especialmente o Chile. , onde o reforço dado a quem recebeu este regime inicial vem cada vez mais de outros laboratórios. Igualmente,
A tudo isso, deve-se acrescentar que não é necessário que todas as variantes anteriores produzam o mesmo tipo de imunidade. Esses dois países tiveram ondas fortes da variante delta: de acordo com o estudo citado do Imperial College, ter passado uma infecção divide por dois a probabilidade de acabar no hospital devido ao omicron uma vez infectado. Mas na Colômbia o último foi mu, no Peru foi lambda e no Brasil o impacto de P.1 foi considerável. Não se sabe ainda que tipo de resposta imune diferenciada cada um deles pode produzir contra a chegada do ômicron, se houver diferenças; mas a hipótese é que alguns são melhores do que outros. Mas, de qualquer forma, a região começa com uma vantagem (triste pelas vidas que ficaram para trás) nessa frente: o impacto,
Com todas essas informações, podemos construir um modelo de armadura mental para entender melhor as defesas individuais contra omicron, ou outras variantes: quando alguém não tem nenhuma vacina ou passou qualquer infecção, está essencialmente caminhando pelo mundo exposto a uma infecção que pode terminar em desenvolvimento severo. Esse "pode" se torna menos provável se alguém for jovem e não tiver nenhum problema de saúde prévio: esses são os primeiros, pequenos elementos da armadura que já tínhamos desde o início. Mas são frágeis, principalmente em comparação com o que temos adquirido nos últimos 21 meses. Cada dose da vacina, até completar o regime inicial e reforço, acrescenta mais um elemento; especialmente importante, parece ter a base inicial completa. É provável que existam certas diferenças na qualidade desta parte da armadura dependendo da vacina que se tem, mas ainda não as conhecemos completamente e só podemos fazer aproximações: aquelas baseadas em mRNA (Pfizer, Modern) e aquelas de Oxford juntas Astrazeneca são as mais estudadas e parecem particularmente sólidas, embora talvez seja um efeito motivado pela maior informação que existe sobre estas três. E uma última camada da armadura é feita de infecção por SARS-CoV-2.
Não parece difícil presumir que a grande maioria dos cidadãos latino-americanos trazem consigo pelo menos partes dessa armadura. Agora, nenhuma armadura é perfeita, e nem todos a terão com todos os seus elementos. Na verdade, os jovens, saudáveis e em dose tripla serão uma minoria. Assim, a tradução da preocupação individual para a preocupação social é: o que acontece se o omicron for capaz de afetar um número suficiente de pessoas para que em termos absolutos acabe impactando muitos com blindagem mais fraca, mesmo com o risco de saturações do sistema hospitaleiro?
Mais contagioso, menos sério?
A primeira coisa que confirmamos sobre essa variante foi sua capacidade de contágio. Os picos de omicron na África do Sul, Espanha ou Reino Unido estão sendo os mais acentuados e com aumento mais rápido na pandemia. As mutações que a variante acumula parecem dar a ela uma capacidade maior de se esquivar da primeira linha de defesa da armadura da imunidade: aquela que termina com uma infecção sem sintomas ou sintomas leves. Isso significa que a proporção de pessoas com uma vacina ou infecção anterior que foram infectadas foi notavelmente maior com omicron do que com delta, de acordo com todos os dados disponíveis até o momento.
Isso também contribui para a imagem de menor gravidade da onda: se mais pessoas com certas defesas forem infectadas, a proporção de casos graves sobre o total será menor, mas não porque reduzimos o numerador da divisão (casos graves) mas porque aumentamos o denominador (todos os casos, especialmente leves ou assintomáticos).
Dito isso, há indicações preliminares, mas crescentes, de que talvez haja um efeito redutor no numerador na divisão: pessoas que, de outra forma, teriam ficado tão graves e não o fizeram independentemente de seu estado imunológico. Esses dados ainda são de laboratório: um estudo publicado recentemente com hamsters no Japão foi adicionado a outro publicado recentemente pelo laboratório da Universidade de Cambridge liderado pelo professor Ravi Gupta para sugerir que há um foco de omicron na infecção do trato respiratório superior que teria menos impacto no trato respiratório inferior, talvez reduzindo a probabilidade de comprometimento pulmonar grave.
A questão central para os governos latino-americanos é, portanto, se essa possível gravidade intrínseca mais baixa, junto com certa gravidade mais baixa devido à imunidade, é suficiente para neutralizar o contágio mais rápido que produz picos de omicron mais nítidos. Onde quer que esteja, teremos ondas que, apesar de produzirem casos mais brandos, acabarão com números menos absolutos, e não apenas proporcionais, de desenvolvimentos graves e óbitos. Mas o medo é onde a equação retorna negativo.
O que fazer com o contexto
Países com mais pessoas expostas, com blindagem imunológica mais pobre, estarão mais expostos para acabar com picos mais graves do que os anteriores, ou graves o suficiente para implicar em um custo humano considerável. Idade, comorbidades, taxa de vacinação, tipo de regime e penetração de variantes anteriores são esses determinantes. Quando eles falham, ou se prevê que vários possam falhar, as considerações sobre o que pode ser feito para evitá-los entram em jogo.
A única resposta clara com os dados atuais é reforçar a vacinação, fornecendo aqueles elementos de defesa para aqueles que ainda não os têm. Completar as diretrizes e reforçar começando com a população clinicamente mais vulnerável é a maneira mais clara de reduzir a exposição adicionada a um pico esmagador. Uma preocupação central em vários países da região não é apenas a cobertura vacinal, mas também sua distribuição desigual. Se tivermos segmentos geograficamente localizados da população menos protegida, é mais provável um surto específico de ômicron com resultados graves naquela área, pois é possível presumir uma coincidência entre esses pontos e aqueles com sistemas de saúde mais fracos: afinal, é menos provável que um contingente de vacinas chegue onde já existe uma presença institucional mais fraca que foi expressa, e expressa,
A próxima linha de defesa é justamente essa: a construção da capacidade de atendimento à saúde. Ter UTI, equipe e tratamentos adequados não é uma estratégia para reduzir o contágio, mas é uma estratégia para mitigar seu impacto. Tudo isso é urgente enquanto se espera que os antivirais que recentemente demonstraram em ensaios clínicos seu poder de reduzir desenvolvimentos graves de covid-19 estejam disponíveis em todo o mundo (algo que não será rápido, especialmente com Paxlovid, o medicamento da Pfizer que reduz em 89% hospitalização e que se tornou parte de um programa de transferência de patente para fabricação de genéricos, mas cujo processo é tecnicamente complexo). Vários países da região conseguiram melhorar em pelo menos algumas destas frentes: Desde a corrida para conseguir ventiladores mecânicos em abril de 2020, houve capacidade instalada extra em cidades como Bogotá. Mas em outros lugares, como o Peru, as deficiências iniciais foram tão dramáticas que o caminho à frente ainda é longo.
Que lacuna, então, resta para as restrições à mobilidade individual? A América Latina começou cedo com quarentenas e fechamento de escolas, antes mesmo de o vírus original se espalhar. Naquela época, a incerteza reinante e a necessidade de coleta de informações eram argumentos a favor dessa primeira linha de defesa. Mas seu uso tornou-se um hábito durante o ano de 2020 a ponto de obscurecer sua lógica funcional, que uma vez adquirida conhecimentos suficientes sobre o vírus e assumindo a inevitabilidade da endemia deve ser medida e extremamente limitada a contextos em que possa atuar para interromper um contágio associado à gravidade que não pode ser interrompida de nenhuma outra forma a um custo socioeconômico razoável. Endêmica, Essas restrições não têm mais a intenção de deslocar a curva para um futuro (no qual já estamos graças às vacinas), mas sim de aplainar picos extraordinários, desde que não causem outros problemas mais agudos. Eles também se tornam menos administráveis para uma população compreensivelmente empobrecida, que sente (porque em termos gerais o fez) que cumpriu com a responsabilidade por quase dois anos e espera (porque é razoável) que seus governos cumpram, pelo menos, as condições básicas do contrato social que correspondem à oferta eqüitativa e efetiva de acesso à saúde. Estes e não outros, possivelmente com uma melhora gradual nas vacinas e tratamentos, são as ferramentas centrais de uma transição de uma pandemia para uma endemia.
